par Nathalie Kayadjanian, Ph.D., conseillère scientifique du RAWF
Crédit photo : National Cancer Institute
Bien que la chirurgie et la radiothérapie représentent les thérapies de première ligne recommandées pour la PC, elles sont en partie responsables des comorbidités associées à la PC, notamment les altérations métaboliques primaires, telles que l'obésité, les troubles neuro-endocriniens et les altérations psychosociales. Les progrès récents dans la compréhension des altérations génomiques et des voies moléculaires impliquées dans la tumorigenèse de la PC ont contribué à faire progresser les diagnostics et les tests de médicaments ciblant ces voies. Un exemple réussi est la réduction significative de la tumeur mesurée chez les patients atteints d'une PC à l'âge adulte traités avec des inhibiteurs de BRAF et de MEK, rapportée récemment dans plusieurs études cliniques et un essai clinique de phase II (Fasano et al., 2022). La détection des mutations BRAF dans le sérum (Brastianos et al.2016) pourrait contribuer aux évaluations diagnostiques préopératoires dans un avenir proche. Dans l'ensemble, ces résultats ouvrent la voie à un diagnostic non opératoire et à une stratégie de traitement néoadjuvant à visée moléculaire pour les patients atteints de CP.
Déficit en hormone de croissance (GH) affecte le schéma de croissance chez les enfants atteints de PC (75%). Chez les adultes atteints de PC, le déficit en GH se caractérise par une diminution de la masse musculaire, une augmentation de la graisse corporelle, une réduction de l'énergie et du bien-être. La thérapie de remplacement de la GH est la seule thérapie efficace. Outre son effet positif sur la croissance des enfants, le remplacement de la GH a des effets bénéfiques sur la composition corporelle, la santé osseuse, les résultats métaboliques et la qualité de vie. Bien que le traitement par GH ait suscité des inquiétudes en raison de ses propriétés pro-prolifératives, angiogéniques et anti-apoptotiques connues, de nombreuses études ont démontré que le traitement substitutif par GH n'augmente pas le risque de récidive tumorale chez les patients atteints de PC. Cette année, une déclaration de consensus en faveur de la thérapie par la GH dans la PC a été publiée (Boguszewski et al., 2022).
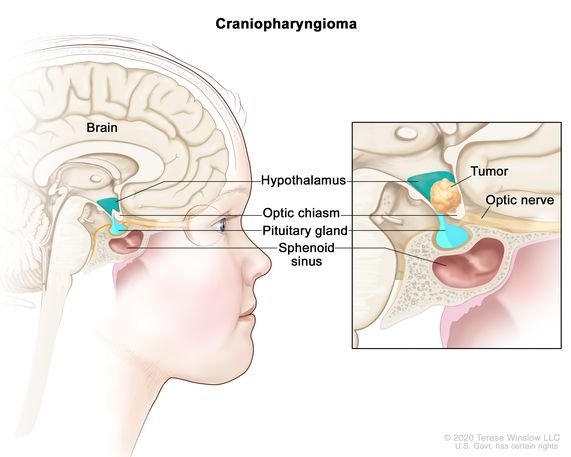
Deux types de CP, l'adamantinomateux (ACP) et le papillaire (PCP), ont été précédemment décrits sur la base de leurs caractéristiques histologiques. Grâce aux progrès moléculaires et cliniques, l'OMS a modifié la taxonomie des tumeurs cérébrales du SNC (5e édition), de sorte que l'ACP et la PCP sont désormais reconnues comme des types distincts de tumeurs de la PC, compte tenu de leurs différents profils clinicodémographiques, radiologiques, histopathologiques et d'altération génétique. Bien qu'elle puisse toucher les adultes, l'ACP est surtout une tumeur pédiatrique et représente la tumeur hypophysaire la plus fréquente chez les enfants. Traitement du craniopharyngiome chez l'enfant se concentre sur l'équilibre entre l'ablation efficace de la tumeur et la préservation de la fonction hormonale et de la qualité de vie. En revanche, la PCP touche principalement les adultes.
La recherche sur la PC manque de données factuelles sur les points de vue des patients et des soignants concernant les symptômes importants et les priorités de traitement. Une enquête auprès des patients et des soignants a récemment été publiée afin de mieux comprendre les approches adoptées par les familles en matière de gestion du poids et l'impact sur la fonction sociale des personnes atteintes de PC et d'obésité (Craven et al., 2022). Il est intéressant de noter que les résultats soulignent la possibilité d'améliorer le fonctionnement social en tant que bénéfice potentiel supplémentaire de traitements améliorés de l'obésité hypothalamique.
Parallèlement à l'amélioration des résultats chirurgicaux, la norme pour une chirurgie réussie s'est élargie pour se concentrer sur la qualité de vie déclarée par le patient (QoL). Une étude récente a montré que la qualité de vie des patients atteints de PC était inférieure à celle de la population générale (Castle-Kirszbaum et al., 2022). L'atteinte hypothalamique était systématiquement le facteur prédictif le plus important de la qualité de vie. L'endocrinopathie contribuait à la morbidité mais pouvait être améliorée par un traitement hormonal substitutif. La dysrégulation sociale et émotionnelle et une mauvaise mémoire sont des plaintes courantes après la chirurgie. Cette étude a mis en lumière des comorbidités peu étudiées qui affectent de manière significative la qualité de vie des patients atteints de PC.
Les troubles du sommeil représentent un problème important chez les patients atteints de PC. Ils restent cependant largement sous-diagnostiqués et non traités dans la pratique clinique et il n'existe pas de lignes directrices pour le diagnostic et la prise en charge des troubles du sommeil chez ces patients. Romigi et coll. (2022) ont publié un article récent sur les connaissances actuelles de la pathogenèse et de la prévalence des troubles du sommeil chez les patients atteints de PC et proposent des algorithmes pratiques pour leur évaluation et leur prise en charge dans la pratique clinique.
Liens connexes :
Essais cliniques en cours sur le craniopharyngiome
Enquête sur les résultats pertinents pour les patients atteints de craniopharyngiome pédiatrique : L'obésité hypothalamique en point de mire
Ressources pour les personnes nouvellement diagnostiquées
Références
Boguszewski MCS et al, (2022). Sécurité du remplacement de l'hormone de croissance chez les survivants du cancer et des tumeurs intracrâniennes et hypophysaires : une déclaration de consensus. Eur J Endocrinol. 2022 Apr 21;186(6):P35-P52.
Castle-Kirszbaum M, et al, (2022). Quality of Life in Craniopharyngioma : A Systematic Review. World Neurosurg. Aug;164:424-435.e2. doi : 10.1016/j.wneu.2022.05.038.
Craven M, et al (2022) A Survey of Patient-Relevant Outcomes in Pediatric Craniopharyngioma : Focus on Hypothalamic Obesity. Front. Endocrinol. 13:876770.
Fasano M et al, (2022) Dramatic Therapeutic Response to Dabrafenib Plus Trametinib in BRAFV600E Mutated Papillary Craniopharyngiomas : A Case Report and Literature Review. Front. Med. 8:652005.
Romigi A. et al, (2022), Sleep Disorders in Patients with Craniopharyngioma : A Physiopathological and Practical Update. Front Neurol. 2022 Feb 9;12:817257. doi : 10.3389/fneur.2021.817257.