por Nathalie Kayadjanian, Doctora y Asesora Científica de RAWF
Crédito de la imagen: Instituto Nacional del Cáncer
Aunque la cirugía y la radioterapia representan las terapias de primera línea recomendadas para el CP, son responsables, en parte, de las comorbilidades asociadas al CP, entre las que se incluyen alteraciones metabólicas primarias, como la obesidad, trastornos neuroendocrinos y alteraciones psicosociales. Los recientes avances en la comprensión de las alteraciones genómicas y las vías moleculares implicadas en la tumorigénesis de la CP han contribuido al avance de los fármacos de diagnóstico y ensayo dirigidos a estas vías. Un ejemplo de éxito es la significativa reducción tumoral medida en pacientes con un CP de inicio en la edad adulta tratados con inhibidores de BRAF y MEK de la que se ha informado recientemente en varios estudios clínicos y en un ensayo clínico de fase II (Fasano et al., 2022). La detección de mutaciones de BRAF en suero (Brastianos et al.2016) puede contribuir a las evaluaciones diagnósticas preoperatorias en un futuro próximo. En conjunto, estos resultados están allanando el camino para el diagnóstico no quirúrgico y la estrategia de tratamiento molecular dirigido neoadyuvante para pacientes con CP.
Deficiencia de hormona del crecimiento (GH) afecta al patrón de crecimiento en 75% de niños con PC. En adultos con PC, la deficiencia de GH se caracteriza por disminución de la masa muscular, aumento de la grasa corporal, reducción de la energía y el bienestar. La terapia de reemplazo de GH es la única terapia eficaz. Además de su efecto positivo sobre el crecimiento en niños, el reemplazo de GH tiene beneficios sobre la composición corporal, la salud ósea, los resultados metabólicos y la calidad de vida. Aunque la terapia con GH planteó problemas de seguridad debido a sus conocidas propiedades pro-proliferativas, angiogénicas y anti-apoptóticas, numerosos estudios han demostrado que la terapia de reemplazo de GH no aumenta el riesgo de recurrencia tumoral en pacientes con CP. Este año se ha publicado una declaración de consenso a favor de la terapia con GH en la CP (Boguszewski et al., 2022).
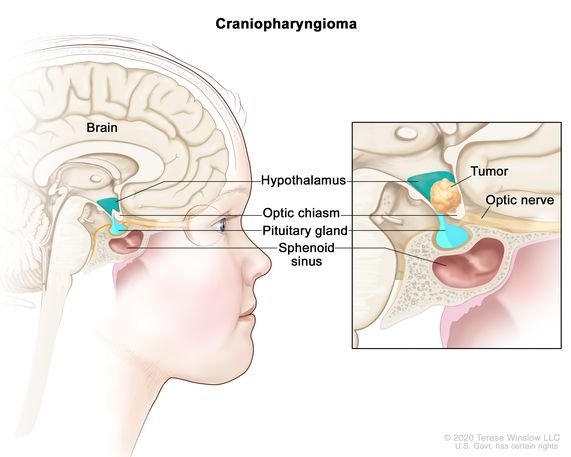
Anteriormente se habían descrito dos tipos de CP, el adamantinomatoso (ACP) y el papilar (PCP), basándose en sus características histológicas. Gracias a los avances moleculares y clínicos, la OMS modificó la taxonomía de los tumores cerebrales del SNC (5ª edición), de modo que, el ACP y el PCP se reconocen ahora como tipos de tumores de CP distintos, dados sus diferentes perfiles clinicodemográficos, radiológicos, histopatológicos y de alteraciones genéticas. Aunque puede afectar a adultos, el ACP es mayoritariamente un tumor pediátrico y representa el tumor hipofisario más frecuente en niños. Tratamiento del craneofaringioma infantil se centra en equilibrar la extirpación eficaz del tumor con la preservación de la función hormonal y la calidad de vida. En cambio, la NPC afecta predominantemente a adultos.
La investigación sobre la parálisis cerebral carece de datos basados en pruebas sobre los puntos de vista de los pacientes y los cuidadores acerca de los síntomas de importancia y las prioridades de tratamiento. Recientemente se ha publicado una encuesta a pacientes y cuidadores para comprender mejor los enfoques que adoptan las familias respecto al control del peso y el impacto en la función social de las personas con parálisis cerebral y obesidad (Craven et al., 2022). Resulta interesante que los resultados destaquen la oportunidad de mejorar el funcionamiento social como un beneficio potencial adicional de los tratamientos mejorados para la obesidad hipotalámica.
Paralelamente a las mejoras en los resultados quirúrgicos, el estándar para el éxito de la cirugía se ha ampliado para centrarse en la calidad de vida (CdV) informada por el paciente. Una revisión reciente ha demostrado que la CdV de los pacientes con PC era inferior a la de la población general (Castle-Kirszbaum et al., 2022). La afectación hipotalámica fue sistemáticamente el factor predictivo más fuerte de la CdV. La endocrinopatía contribuía a la morbilidad, pero podía mejorarse con terapia hormonal sustitutiva. La desregulación social y emocional y la mala memoria son quejas frecuentes tras la cirugía. Este estudio arroja luz sobre comorbilidades poco estudiadas que afectan significativamente a la CdV de los pacientes con PC.
Los trastornos del sueño representan un problema importante en los pacientes con PC. Sin embargo, siguen estando infradiagnosticados y sin tratar en la práctica clínica y no se dispone de directrices para el diagnóstico y el tratamiento de los trastornos del sueño en estos pacientes. Romigi y cols. (2022) han publicado un artículo reciente sobre el conocimiento actual de la patogenia y la prevalencia de los trastornos del sueño en pacientes con PC y proponen algoritmos prácticos para su evaluación y tratamiento en la práctica clínica.
Enlaces relacionados:
Ensayos clínicos actuales sobre craneofaringioma
Estudio de los resultados relevantes para el paciente en el craneofaringioma pediátrico: Enfoque en la obesidad hipotalámica
Recursos para recién diagnosticados
Referencias
Boguszewski MCS et al., (2022). Safety of growth hormone replacement in survivors of cancer and intracranial and pituitary tumours: a consensus statement. Eur J Endocrinol. 2022 Abr 21;186(6):P35-P52.
Castle-Kirszbaum M, et al., (2022). Quality of Life in Craniopharyngioma: A Systematic Review. World Neurosurg. Aug;164:424-435.e2. doi: 10.1016/j.wneu.2022.05.038.
Craven M, et al (2022) A Survey of Patient-Relevant Outcomes in Pediatric Craniopharyngioma: Focus on Hypothalamic Obesity. Front. Endocrinol. 13:876770.
Fasano M et al., (2022) Dramatic Therapeutic Response to Dabrafenib Plus Trametinib in BRAFV600E Mutated Papillary Craniopharyngiomas: A Case Report and Literature Review. Front. Med. 8:652005.
Romigi A. et al., (2022), Trastornos del sueño en pacientes con craneofaringioma: Una Actualización Fisiopatológica y Práctica. Front Neurol. 2022 Feb 9;12:817257. doi: 10.3389/fneur.2021.817257.